La importancia de la movilización temprana en la UCI

Con el creciente coste de la prestación de atención médica y el incremento cada vez mayor de ocupación de camas de hospital en todo el mundo, muchos profesionales de la salud e instituciones de atención médica han estado buscando formas de contribuir a acortar la duración de la estancia y de mejorar los resultados de los pacientes.
La Campaña de Liberación de la UCI de la Society of Critical Care Medicine (SCCM) de Estados Unidos tiene como objetivo liberar a los pacientes de los efectos nocivos del dolor, la agitación y el delirio en la unidad de cuidados intensivos. La aplicación del paquete ABCDEF ha mostrado resultados significativos y clínicamente relevantes, incluida una mejor supervivencia, el incremento de la atención sin restricciones y la reducción de la ventilación mecánica, del coma, de delirio, de reingresos a la UCI, y de alteraciones en la disposición posterior al alta de la UCI.[1,2]
Esta iniciativa de calidad, también conocida como «Paquete A2F», tiene como objetivo mejorar los resultados de los pacientes y reducir el riesgo de consecuencias a largo plazo de una estancia en la UCI, y consta de los siguientes elementos individuales:
A: Evaluar, prevenir y controlar el dolor
B: Tanto pruebas de despertar espontáneo (SAT, por sus siglas en inglés) como pruebas de respiración espontánea (SBT, por sus siglas en inglés)
C: Elección de analgesia y sedación
D: Delirio: evaluar, prevenir y controlar
E: Movilidad temprana y ejercicio
F: Participación y empoderamiento familiar
Aquí queremos centrarnos en el elemento de la movilización temprana: la práctica de hacer que los pacientes se muevan lo antes posible después de la admisión a cuidados intensivos. Se ha demostrado que es seguro y factible, tanto en poblaciones adultas como pediátricas. En adultos, los estudios han demostrado que la movilización temprana en la UCI reduce el delirio, mejora los resultados funcionales y es rentable.
Los pacientes en la unidad de cuidados intensivos comúnmente desarrollan debilidad muscular. En parte, esto es un reflejo de la pérdida de carga mecánica debido a la inactividad física, el reposo en cama o la inmovilización.[3] Los pacientes con enfermedades críticas pueden perder más del 15 % de la masa muscular en una semana, y esto puede tener efectos nocivos a largo plazo.[4]
La movilización temprana (EM, por sus siglas en inglés) es la aplicación de actividad física pronto, entre el segundo y el quinto día después del inicio de una enfermedad o lesión crítica [5] y se refiere a una actividad física realizada a una intensidad que pueda provocar cambios fisiológicos. [6]
La Organización Mundial de la Salud define la actividad física como «cualquier movimiento corporal producido por los músculos esqueléticos que tiene como resultado un gasto de energía».[7] Esto puede incluir ejercicio y otras actividades que impliquen movimiento corporal.
En 2012, Willigen, Z et al (2016) ofrecieron una iniciativa de Mejora de la Calidad (QI, por sus siglas en inglés) para pacientes hospitalizados con ventilación mecánica en una UCI general. Se ofreció un paquete integrado de atención que incluía dos sesiones diarias adicionales de terapia de movilidad, en combinación con una sedación mínima, cuando era posible. Los objetivos de su proyecto eran facilitar la movilización temprana y evaluar el impacto en la duración de la estancia en la UCI durante un período de cuatro años. Aunque explicaron que la EM es difícil de administrar, dejaron claro que en su cohorte de pacientes se pudo apreciar una reducción en la duración de la estancia. [8]
La EM puede suponer beneficios significativos para los pacientes y el personal; estos incluyen la reducción de la debilidad adquirida en la UCI, la disminución de los días de delirio, los días de ventilación mecánica, la mejora de la recuperación funcional dentro del hospital, la mejora de la distancia recorrida en el momento del alta hospitalaria, y la reducción de la duración de la estancia hospitalaria. [9]
Aunque no son exhaustivos, los ejercicios recomendados incluyen diversos movimientos pasivos y activos, giros activos de lado a lado, ejercicios en la cama, transferencias de la cama a la silla y viceversa, deambulación y ejercicios de resistencia. [5]
Se reconoce que no todos los pacientes en cuidados intensivos pueden deambular; esto podría variar según la fuerza de la actividad, desde el estiramiento pasivo hasta la marcha activa. Es importante establecer un objetivo de actividad diaria para cada paciente, en función del estado clínico del paciente y de los recursos disponibles para su soporte. Se deben considerar otros métodos de actividad, como elevar la cabecera de la cama, rango de movimiento pasivo (ROM, por sus siglas en inglés), el giro manual o el balanceo. Cabe señalar que la falta de deambulación, por ejemplo, puede no ser la única barrera para la movilización.
La Campaña de Liberación de la UCI (SCCM) (2018) ha establecido consideraciones sobre lo que se debe evaluar al intentar movilizar, que incluyen el estado neurológico, el nivel de alerta, la estabilidad cardíaca y la evaluación pulmonar de las necesidades de ventilación y oxigenación, por ejemplo. [1]
En su artículo complementario para My American Nurse, Amanda Veesart y Alyce S Ashcraft [10] enumeran seis barreras potenciales para la movilización temprana, a saber; negativa del paciente (o de la familia) debido al dolor y la incomodidad del paciente, el gran tamaño del paciente, la falta de personal, la falta de equipos de movilización y manejo seguro del paciente, la falta de pedidos de proveedores y el no considerar la movilización una prioridad.
En un momento en que los hospitales afrontan presiones indebidas, quizás la aplicación de un Programa de Movilización Temprana podría ayudar a aliviar algunas presiones experimentadas en las Unidades de Cuidados Intensivos, al mejorar la movilidad y el bienestar mental de los pacientes, y al liberar camas más rápidamente al reducir la duración de la estancia, lo que a su vez permitirá un potencial ahorro en los costes generales para el hospital.
La movilidad temprana puede ser realizada por cualquier parte del equipo interdisciplinario, incluidas enfermeras, fisioterapeutas, terapeutas ocupacionales o médicos, y la integración total de iniciativas de calidad, como el paquete ABCDEF, puede hacer que la atención de la UCI esté más centrada en el paciente y sea holística, con el objetivo principal de mejorar los resultados de los pacientes.
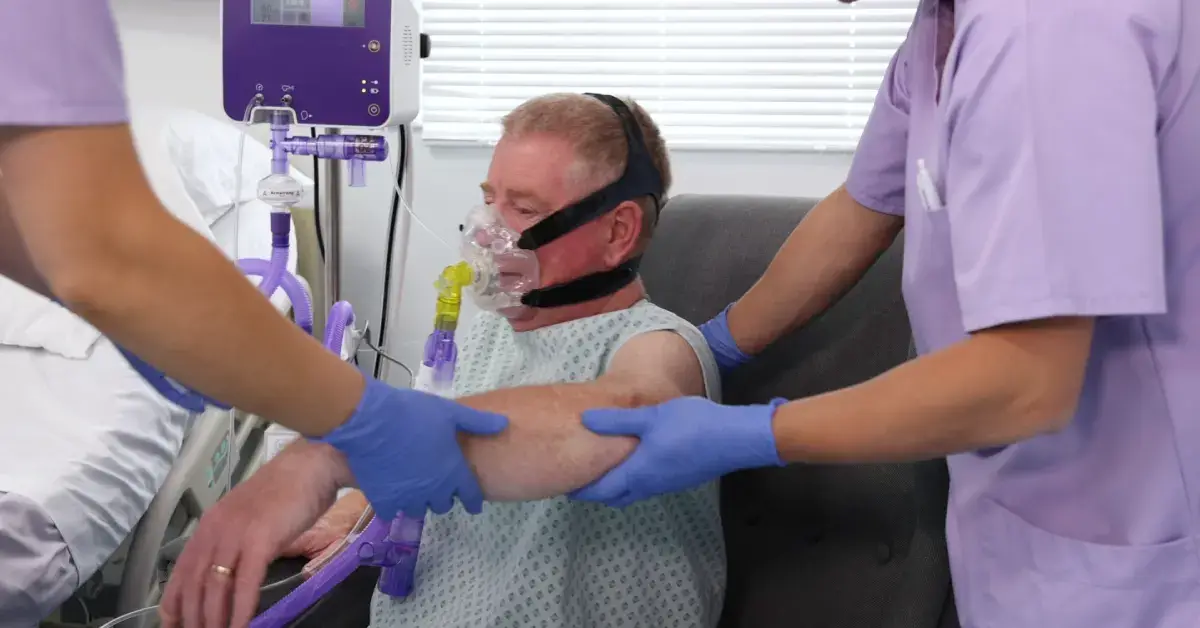
Para los pacientes que requieren terapias respiratorias, como la terapia de oxígeno de alto flujo y CPAP, la batería de respaldo del dispositivo AquaVENT® FD140i, de al menos 60 minutos, permitirá a los profesionales de la salud moverse de manera segura alrededor del espacio de la cama sin interrumpir la terapia.