Ventajas de los gases calentados y humidificados en el entorno perioperatorio

El uso de gases calentados y humidificados en el entorno perioperatorio ha ganado popularidad en los últimos años debido a sus numerosos beneficios tanto para el paciente como para el equipo quirúrgico. El blog de este mes trata sobre la importancia de utilizar gases calentados y humidificados, los distintos dispositivos disponibles para proporcionarlos y las pruebas que respaldan su uso en el entorno perioperatorio.
Estos gases suelen ser oxígeno, aire u óxido nitroso, y pueden calentarse y humidificarse antes de suministrarse al paciente a través de un circuito respiratorio o una mascarilla. Esta práctica, conocida como humidificación perioperatoria, suele utilizarse para reducir el riesgo de complicaciones y mejorar la comodidad del paciente durante la intervención quirúrgica.
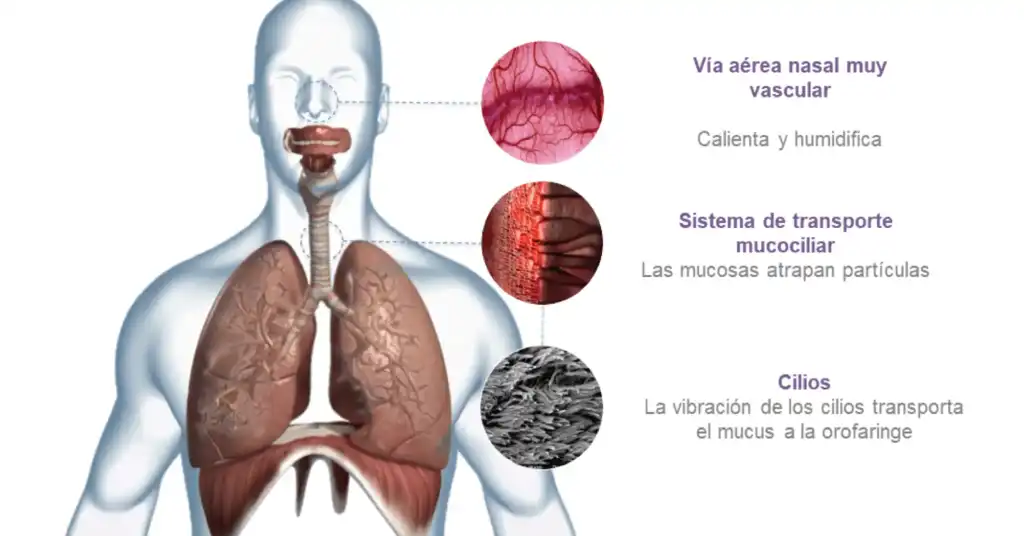
Durante una intervención quirúrgica, las vías respiratorias pueden resecarse debido a diversos factores, como el uso de anestesia, la administración de oxígeno seco a través de un circuito respiratorio y la evaporación natural de la humedad de las vías respiratorias [1]. Cuando se intuba la tráquea de un paciente o se coloca un dispositivo supraglótico en la vía aérea, se anulan las funciones normales de calentamiento, humidificación y filtración de las vías respiratorias superiores. Si la tráquea no recibe directamente la humedad adecuada, su revestimiento podría dañarse. [1].
Esta sequedad puede provocar la inflamación de las vías respiratorias, lo que puede dar lugar a complicaciones como tos, espasmo laríngeo y broncoconstricción [2]. El paciente tiene un mayor riesgo de obstrucción de las vías respiratorias, ya que la disminución del tono muscular asociada a la pérdida de vigilia se ve agravada por la inhibición específica de la actividad neural y muscular de las vías respiratorias superiores inducida por el fármaco. Aunque la incidencia de broncoespasmo perioperatorio grave es baja, si se produce en pacientes de alto riesgo sometidos a anestesia, puede ser potencialmente mortal debido a la obstrucción de las vías respiratorias [4]. Asimismo, Fontanari y sus compañeros demostraron que los receptores de la mucosa nasal responden al gas frío y seco para provocar una respuesta broncoconstrictora protectora tanto en sujetos normales como en asmáticos [5,6]
Las investigaciones de Chalon y sus compañeros pusieron de manifiesto que, tras menos de 4 horas de ventilación mecánica, los pacientes anestesiados que recibieron gas inadecuadamente humidificado tuvieron significativamente más complicaciones postoperatorias que los pacientes que recibieron gas saturado [7]. Al proporcionar gases húmedos y calientes a las vías respiratorias, la humidificación perioperatoria ayuda a mantenerlas hidratadas y reduce el riesgo de estas complicaciones.
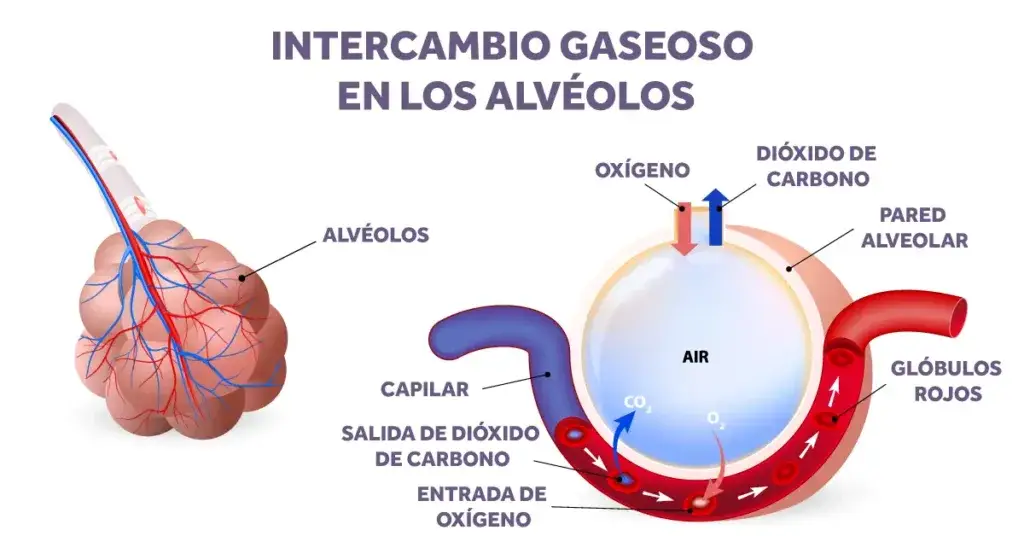
El aclaramiento mucociliar, efectuado por el batido coordinado de los cilios, es la primera línea de defensa para mantener la salud pulmonar y es responsable de limpiar las vías respiratorias superiores (cavidad nasal) e inferiores de mucosidad, partículas y patógenos. Williams et al. describieron una serie de disfunciones que pueden producirse en las vías respiratorias si la humedad y la temperatura del gas suministrado a un paciente no son óptimas [8]. Entre ellas se incluyen el espesamiento del moco, que provoca la ralentización o detención del transporte mucociliar, la reducción del movimiento ciliar, que causa daño celular y disminución de la distensibilidad pulmonar, y la reducción de la capacidad residual funcional, que puede provocar atelectasia y derivación [8]. Un estudio de Hansani et al, reveló que el tratamiento de humidificación con aire caliente mejoraba el aclaramiento mucociliar pulmonar en pacientes con bronquiectasias [9]. Por lo tanto, el gas suministrado al paciente debe acondicionarse artificialmente para sustituir estas funciones perdidas.
Existen varios estudios que discuten los beneficios del uso de gases calentados y humidificados con oxígeno nasal de alto flujo pre y perioperatorio, incluida la inducción de secuencia rápida [10,11]. El objetivo es ampliar la ventana apnéica antes de asegurar la vía aérea. Se ha demostrado que el oxígeno de alto flujo con gases calentados y humidificados no es inferior al oxígeno administrado con mascarilla facial y que reduce en un 50 % el aumento de los niveles arteriales de dióxido de carbono durante la apnea [10]
Cuando el paciente recibe una mezcla de gases caliente y húmeda antes de la cirugía, puede reducirse el riesgo de complicaciones postoperatorias [11]. Después de una intervención quirúrgica, el paciente puede experimentar irritación e inflamación en las vías respiratorias, lo que le provoca tos, dificultad para respirar y otros problemas respiratorios. Al calentar y humidificar el gas, se puede garantizar la comodidad del paciente, aliviar su ansiedad y ayudar a reducir la necesidad de analgésicos adicionales, que pueden tener efectos secundarios como somnolencia y náuseas [12].
Además, la anestesia general en quirófano y la hipotermia inadvertida son, con diferencia, las alteraciones térmicas perioperatorias más frecuentes: son el resultado de la combinación de una termorregulación anestésica alterada y la exposición a un entorno frío en el quirófano [13]. Esto, junto con la exposición de las cavidades corporales y la pérdida de sangre, puede desencadenar defensas autonómicas y provocar hipotermia, que se asocia a una mayor morbilidad y mortalidad en pacientes quirúrgicos [14].
La hipotermia perioperatoria se define como una temperatura central inferior a 36 °C y es una consecuencia adversa frecuente de la anestesia y la cirugía. La hipotermia en la mayoría de los pacientes sometidos a anestesia general es el resultado de una redistribución interna del calor corporal del núcleo a la periferia que suele reducir la temperatura central entre 0,5 y 1,5 °C en los primeros 30 minutos tras la inducción [12].
Varios metaanálisis y ensayos controlados aleatorios (ECA) han demostrado que la prevención de la hipotermia inadvertida durante la cirugía abdominal mayor reduce significativamente las infecciones de las heridas [14], las complicaciones cardiacas, las hemorragias y las necesidades de transfusión, al tiempo que mejora la función inmunitaria, la duración de la recuperación postanestésica y la supervivencia general [15,16]. Por lo tanto, tiene sentido evitar la pérdida de calor corporal, tal como recomienda la sociedad ERAS (Enhanced Recovery After Surgery). Las estrategias combinadas, que incluyen gases calentados y humidificados, deben considerarse en grupos vulnerables, como pacientes de edad avanzada con enfermedades cardiorrespiratorias y cirugía de larga duración [12].
Los gases calentados pueden ayudar a mantener la normotermia proporcionando un entorno cálido y húmedo al paciente. Los gases se calientan a una temperatura de 37-38 °C, que es la temperatura corporal normal. Los gases se humidifican hasta alcanzar una humedad relativa del 100 %, lo que ayuda a evitar la deshidratación de las mucosas, manteniendo así la normotermia al reducir la pérdida de calor a través de las vías respiratorias [17].
Existen varios tipos de dispositivos que proporcionan gases calentados y humidificados en el periodo perioperatorio. Un tipo común de dispositivo es el humidificador térmico, que calienta y humidifica los gases a su paso por una cámara de agua [18]. Otro método consiste en utilizar un intercambiador de calor y humedad, que es un dispositivo colocado entre el paciente y el circuito respiratorio o la mascarilla. El intercambiador capta la humedad de la respiración exhalada del paciente y la utiliza para humidificar y calentar los gases que se suministran al paciente [19].
A pesar de las claras ventajas de utilizar gases calentados y humidificados en el quirófano, también hay que tener en cuenta algunos retos y consideraciones. Uno de los principales desafíos es el coste: calentar y humidificar los gases requiere equipos adicionales y personal cualificado, lo que puede aumentar el coste global de la cirugía.
Otro desafío es el posible aumento del riesgo de infección, ya que los gases humidificados pueden crear un entorno más hospitalario para las bacterias y otros patógenos, lo que puede aumentar el riesgo de infección para los pacientes y el personal sanitario. Este riesgo puede mitigarse con medidas de control de las infecciones, como la limpieza y el mantenimiento periódicos del equipo de humidificación, y utilizando agua estéril y filtros en el proceso de humidificación [20].
Como han demostrado varios estudios, las pruebas que apoyan el uso de gases calentados y humidificados en el periodo perioperatorio son sólidas. Las ventajas incluyen una mayor comodidad para el paciente, una mejor visibilidad quirúrgica y un menor riesgo de complicaciones [18,19].
En conclusión, el uso de gases calentados y humidificados en el periodo perioperatorio tiene numerosos beneficios tanto para el paciente como para el equipo quirúrgico, como se ha comentado anteriormente. Dada la evidencia convincente que apoya su uso, es importante que los equipos quirúrgicos consideren el uso de estos gases en el periodo perioperatorio.